| ALOPECIA CICATRIZIALE CENTRALE CENTRIFUGA DEL VERTICE

La CCCA è un’alopecia cicatriziale primitiva precedentemente chiamata “Alopecia da pettine caldo” (1968) poi “Sindrome da degenerazione follicolare” (1992) e dagli autori della North American Hair Research Society (2001) “Alopecia Cicatriziale Centrifuga Centrale del Vertice” per una migliore correlazione clinico patologica.
Considerando l’epidemologia è l’alopecia più comune tra le donne afro-americane con età superiore ai 35 anni, con capelli crespi o strettamente arricciati (2% – 7%); ma sono stati descritti casi anche nell’uomo.
Esiste una predisposizione ereditaria, in modo autosomico dominante a penetranza parziale (con una mutazione del gene PADI-3 nel 25%) e una espressione ridotta e prematura della citocheratina 75, un’influenza del sesso e delle abitudini di cura dei capelli con caratteristiche intrinseche dei capelli afro-testurizzati; è riportata anche un’associazione con fibroma uterino, diabete mellito di tipo 2, sindrome dislipidemica. In relaziole all’eziologia è stata associata per anni allo styling traumatico dei capelli e delle pettinature a caldo, ma gli studi non lo confermano come unico fattore eziologico, è una patologia multifattoriale dove possiamo considerare tre ipotesi:
1) Una prima ipotesi suggerisce una forte associazione con i prodotti per la cura dei capelli usati dalle donne nere, come i pettini caldi, i prodotti per lo stiraggio e varie acconciature che inducono alla trazione. 2) Un’altra teoria suggerisce un disturbo fibroproliferativo che porta a un’infiammazione con cicatrizzazione e atrofia dei follicoli e inibizione della crescita dei capelli provocandone la miniaturizzazione. 3) Un’altra ipotesi si concentra sulla desquamazione prematura della guaina interna della radice che consente a fattori esterni (sostanze chimiche, batteri) di entrare nelle unità follicolari portando ad una inevitabile cascata infiammatoria (campioni di biopsia).
Si presume perciò che l’eziologia sia MULTIFATTORIALE: varie altre cause suggerite possono essere infezioni, malattie autoimmuni o fattori genetici.
Clinicamente si distinguono 2 forme:
Una forma classica e una forma a chiazze, descritte da TOSTI-MITEVA nel 2014.
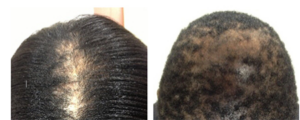
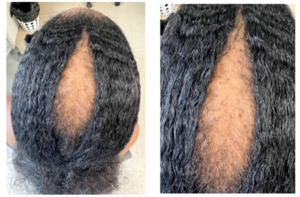
Di solito l’alopecia inizia al vertice del cuoio capelluto, procede in modo centrifugo è solitamente simmetrica verso la periferia ed irreversibile.
Il cuoio capelluto è morbido alla palpazione, nella fase avanzata appare lucido e liscio con perdita visibile degli osti follicoli.
Alla tricoscopia si osserva perdita degli osti follicolari, alone peripilare bianco (marcatore specifico) e lieve iperpigmentazione attorno ai follicoli (asterix –like).
I pazienti lamentano alterazione della sensibilità nella zona interessata e in particolare prurito e bruciore.
Le principali caratteristiche diagnostiche istopatologiche includono:
- Ridotta densità follicolare con ghiandole sebacee assenti o conservate solo focalmente.
- Desquamazione prematura della guaina interna della radice nei follicoli infiammati e non.
- Strutture follicolari singole o composte circondate da fibrosi perifollicare lamellare concentrica e lieve infiltrato infiammatorio (strutture simili a «occhiali»)
- Ipercheratosi / Paracheratosi lamellare nel follicolo pilifero (trauma follicolare)
- Fusti piliferi nudi nel derma
- Miniaturizzazione follicolare
- Infiltrato linfocitario superficiale inizialmente, poi più profondo, con successiva formazione di granulomi da corpo estraneo (frammenti di fusti pilari).
Le diagnosi differenziali comprendono le Alopecie non cicatriziali (Alopecia Androgentica, Areata e Tricotillomania), le Alopecie da trazione (spesso presenti) e le Alopecie cicatriziali come il lichen plano pilaris su fototipo scuro (utile conferma istologica, guidata dalla tricoscopia, ma difficilmente distinguibile).
Gli obiettivi terapeutici mirano ad arrestare la progressione della malattia, minimizzando la caduta dei capelli nelle aree colpite e successivamente favorendone la ricrescita.
Il trattamento di prima linea prevede un trattamento antinfiammatorio come corticosteroidi topici e intralesionali, tetracicline o idrossiclorochina in combinazione con minoxidil orale o topico, metformina e tacrolimus topico. Nei casi resistenti si può provare un trattamento immunosoppressivo come il micofenolato mofetile, ciclosporina o talidomide.
Il trapianto di capelli associato a PRP può essere un’opzione terapeutica dopo un buon controllo e stabilizzazione della malattia (riscontro istologico).
In tutti i casi, per un buon controllo della malattia è necessaria una buona educazione terapeutica sulle abitudini di styling e la cessazione di pratiche traumatiche sui capelli.
Lucia Villa
Dermatologa, San Benedetto del Tronto |
